- Причины возникновения
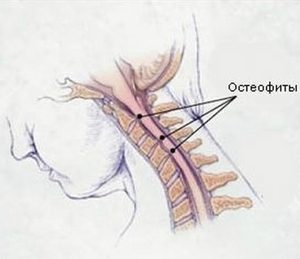
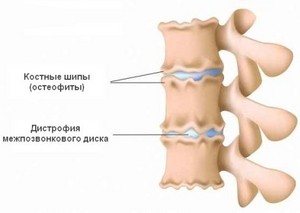
- Остеофиты позвоночника
- Симптомы
- Остеофиты шейного отдела
- Остеофиты грудного отдела
- Остеофиты поясничного отдела
- Лечение
- Консервативная терапия
- Хирургическое лечение
- Как поставить диагноз
- Классификация остеофитов
- Разновидности и наиболее частая локализация
- Защитники или разрушители
- Была проведена операция по удалению остеофита пяточной кости. Врач назначил массаж. Это обязательно?
- Что будет, если костный вырост не удалять
- Разновидности болезни
- Чем опасна патология
- Механизм развития
- Провоцирующие факторы
- Профилактика
- Устранение возможных факторов риска
- Сбалансированное питание
- Прием хондропротекторов
- Где чаще всего образуются остеофиты
- Симптомы
- Как сегодня борются с остеофитами
- Принципы восстановления после операции
- Реабилитация
- Нужна ли операция
- Как лечить остеофиты
- Операции при остеофитах пяточной кости
- Остеофиты крупных суставов (коленного, локтевого, плечевого, тазобедренного)
- Жалобы пациента
- Виды остеофитоза позвончого столба
- Диагностика
- Лечение
Причины возникновения
Суставы позвоночника нормально функционируют только при наличии постоянного межпозвонкового пространства. В результате различных заболеваний (остеохондроз) или травм возникают воспалительные процессы, протрузии или грыжи, приводящие к истончению позвоночных дисков.
В результате диск теряет свои демпфирующие свойства, а зазор постепенно сужается. Участки позвонков, не покрытые хрящами, начинают соприкасаться и сдавливаться. Это основная причина образования остеофитов: постоянное раздражение и окостенение надкостницы в местах, где кости не покрыты хрящом. Причинами этого являются:
- избыточный вес;
- остеохондроз;
- чрезмерная нагрузка на позвоночник;
- гормональные заболевания;
- длительные статические нагрузки на спину и малоподвижный образ жизни;
- патология отношения;
- травматизация позвоночника;
- врожденная предрасположенность;
- плоскостопие;
- неврологические заболевания;
- нарушение обмена веществ.
Остеофиты – распространенная проблема пожилых людей. Женщины, которые носят высокие каблуки, также находятся в группе риска.
Следует следить за осанкой с молодости, следует избегать длительного стояния и сидячего положения (на работе, у телевизора), чрезмерного напряжения и травм спины. С возрастом все это ускорит дегенеративные процессы в позвоночнике и даст о себе знать.
Остеофиты позвоночника
Чаще всего остеофиты появляются в результате дегенеративно-дистрофических процессов у людей старше 55 лет. Разрастания могут возникать в любом отделе позвоночника, но чаще всего возникают в поясничном и шейном сегментах. В зависимости от того, в какой части тела позвонка появляются костные разрастания, различают следующие виды остеофитов:
- Передний. Они формируются на передней стенке позвонка и редко вызывают боль.
- Позади. При образовании нароста на задней стенке возможен интенсивный болевой синдром, так как происходит сдавление нервных корешков.
- Переднебоковой. Возникает на позвонках, наиболее подверженных сдавлению.
- Заднебоковой. Чаще всего встречается в шейном отделе позвоночника.
Симптомы
Симптомы неспецифичны и схожи с другими заболеваниями позвоночника. Признаки появления наростов зависят от того, в каком отделе позвоночника они появились, но обычным является то, что боль усиливается при физической нагрузке, а стихает в покое.
Остеофиты шейного отдела
Неприятные симптомы появляются, когда костный рост начинает сдавливать нервные корешки. Чаще всего наблюдаются:
- Головокружение, потеря координации движений.
- Боль в затылке, которая может иррадиировать в плечо.
- Ограничение движений и боль при поворотах головы.
- Снижение остроты зрения.
- Шум в ушах.
Остеофиты грудного отдела
Грудной отдел позвоночника характеризуется тем, что движения в нем достаточно ограничены. Из-за этого костные разрастания могут длительное время не ощущаться и выявляются уже при значительной компрессии нервных корешков. В этих случаях наблюдается значительное снижение двигательной функции, вплоть до полного отсутствия. В грудном отделе чаще всего возникают краевые остеофиты тел позвонков.
Остеофиты поясничного отдела
Поясничные позвонки несут значительную нагрузку, и там довольно часто появляются остеофиты. Признаками их возникновения могут быть:
- Тупая боль в пояснице, усиливающаяся при ходьбе или длительном сидении.
- Боль может иррадиировать в ягодицы и бедра.
- Снижение чувствительности в конечностях, ощущение онемения.
- При значительном сдавлении нервных корешков, отвечающих за функцию органов малого таза, происходит нарушение функций мочевого пузыря и кишечника.
Лечение
При возникновении костных разрастаний в основном применяют консервативное лечение, но если снять боль и восстановить функции не удается, прибегают к хирургическому вмешательству. Важно помнить, что все методы лечения в данном случае симптоматические, то есть воздействуют не на причину, а на последствия болезни.
Консервативная терапия
Главной целью лечения является облегчение боли. Это достигается применением обезболивающих и противовоспалительных средств. Лекарства можно назначать в виде таблеток, инъекций, мазей или гелей для местного применения. Наиболее рекомендуемые препараты – диклофенак, индометацин, нимесулид.
Если купировать боль таким способом не удается, врач может ввести в сустав глюкокортикостероиды (Дипроспан, Кеналог). Как правило, эти вещества обладают быстрым обезболивающим эффектом. После стихания острого периода хороший эффект достигается с помощью физиотерапевтических процедур: электрофореза с новокаином, лечения ультразвуком, иглорефлексотерапии, массажа.
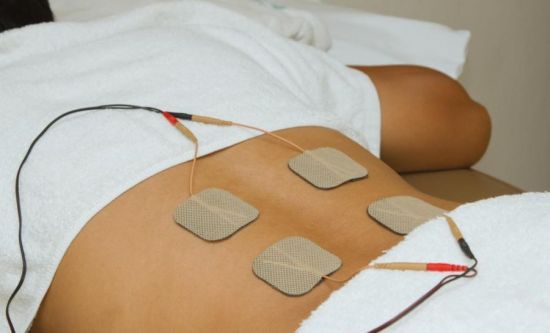
Хирургическое лечение
Показанием к хирургическому вмешательству является выраженная компрессия (компрессия) нервных корешков или спинного мозга. В этих случаях консервативные методы не эффективны. Во время операции врач может удалить пораженную остеофитом дугу позвонка (или несколько позвонков.
Как поставить диагноз
Процесс диагностического поиска всегда начинается с беседы с пациентом. В ходе него выясняют беспокоящие жалобы, расспрашивают об интенсивности, интересуются, были ли травмы в прошлом. Осмотр пораженного участка также обязателен на приеме. Врач не оставляет без внимания изменение конфигурации сустава, отмечает наличие припухлости, признаков покраснения и других негативных изменений.
Инструментальные методы играют значительную роль в диагностике костных дефектов.
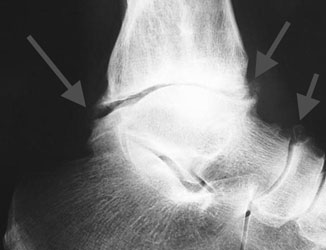
- Рентгенография. Самый важный диагностический параметр. Позволяет увидеть характерные неанатомические разрастания, имеющие вид шипов, крючков.
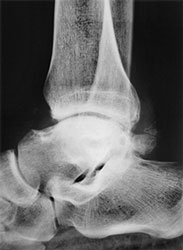
рентген голеностопного сустава. - КТ. Метод, позволяющий понять строение остеофитов. Также он помогает обнаружить патологию на начальной стадии, когда рентгена может быть недостаточно для постановки диагноза.
- Применяется для диагностики остеофитов в области голеностопного сустава, за исключением спорных случаев.
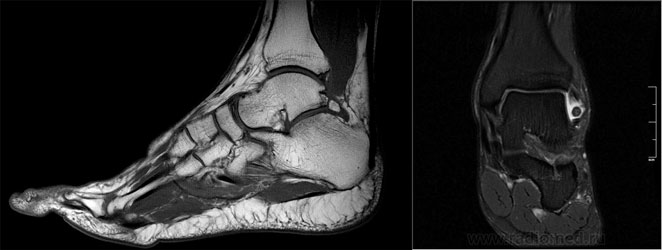
МРТ голеностопного сустава.
Прежде чем задуматься о том, как лечить остеофиты в области пяточной кости, необходимо выявить причину развития состояния и постараться избавиться от нее. Очень часто у людей с ожирением диагностируют заболевания опорно-двигательного аппарата, вызывающие образование костных наростов. Избыточная масса тела многократно увеличивает нагрузку на ноги и позвоночник, провоцируя уплощение свода стопы и связанные с этим деформации. Крайне важно поддерживать оптимальный вес в пределах ИМТ и не допускать ожирения.
Еще в группе риска находятся люди, чья профессиональная деятельность связана с постоянной ходьбой, бегом, длительным стоянием. Речь идет об учителях и лекторах, курьерах, почтальонах, спортсменах, продавцах. Необходимо регулярно давать ногам отдых, делать легкую гимнастику и проходить ежегодные профилактические осмотры.
Классификация остеофитов
Остеофиты различаются по форме, строению и причинам их появления.
- Посттравматические остеофиты появляются вследствие повреждения кости. В основном этому могут способствовать переломы, вывихи или разрывы связок в локтевых и коленных суставах.
- Дегенеративно-дистрофические остеофиты развиваются в результате дистрофического процесса в одном суставе или во всем суставном аппарате. На рентгенограмме такой остеофит выглядит как скопления птичьих клювов вокруг суставов. Остеофиты этого типа ограничивают подвижность позвоночника.
- В процессе воспаления надкостницы разрастаются периостальные остеофиты. Это, в свою очередь, приводит к окостенению различных частей кости или сустава и беспорядочным образом вызывает развитие наростов на различных поверхностях.
- Наиболее опасны массивные остеофиты. Они появляются из-за опухоли в костной ткани. Массивные остеофиты могут быть вызваны остеосклеротическими метастазами. Нарост в этом случае появляется на самих позвонках или на поверхности гребешков различных отделов тазовой кости.
Разновидности и наиболее частая локализация
Различают 4 основных типа этих образований.
- Посттравматический
В основном поражает нижнюю часть опорно-двигательного аппарата, но может также поражать область локтя и запястья. Это объясняется тем, что именно эти зоны чаще всего травмируются даже в повседневной жизни, не связанной с крупным спортом. Важно помнить, что повреждение кости не является необходимым фактором образования нароста. Достаточно простого разрыва надкостницы.
- Периостальный
Они развиваются в том случае, если в области голеностопного сустава постоянно идет воспалительный процесс. Точно предсказать, какие участки будут подвергаться окостенению, и как в этом случае будет развиваться процесс в целом, невозможно.
- Дегенеративно-дистрофический
Чаще всего это следствие развития остеоартроза. Сопровождается снижением подвижности в области стоп.
- Массивные остеофиты
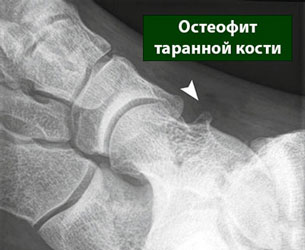
массивные остеофиты остеофит таранной кости
Объемные разрастания, способные даже изменить конфигурацию сустава, в основном являются следствием воздействия на организм патологий опухолевой природы.
Кроме того, существует классификация остеофитов по клеточному строению. Назначать:
- губчатые дефекты, образованные из губчатой костной ткани;
- метапластические дефекты, возникшие в результате переломов костной структуры;
- компактный, образуется из наружного слоя кости, преимущественно поражает область стоп, пальцев;
- хрящ, появляется при чрезмерных нагрузках вместо хрящевой ткани.
Наросты могут располагаться на всех суставах тела человека. Чаще всего поражаются локтевой сустав, коленная область, тазобедренный сустав, позвоночник и голеностопный сустав.
Защитники или разрушители
Есть две популярные теории возникновения остеофитов. Наиболее известна из них та, согласно которой рост костей служит защитной (компенсаторной) реакцией организма на тяжелые травмы и хронические заболевания.
Парадоксально, но гибкость и подвижность позвоночника, данная человеку природой, является скорее биологической аномалией. Именно за способность ходить прямо мы расплачиваемся различными патологиями опорно-двигательного аппарата: с возрастом межпозвонковые амортизирующие диски истончаются, а позвонки начинают утолщаться, чтобы предотвратить защемление нервных корешков.
Краевые остеофиты в телах позвонков играют роль «опор», удерживающих спину в физиологически правильном положении. Поэтому не стоит удивляться тому, что они есть практически у каждого второго человека, перешагнувшего 60-летний рубеж. Это помогает избежать ишиаса и многих других заболеваний, но низко наклоняться, как раньше, уже не получится.
Точно так же объясняют их развитие в суставах сторонники теории защитной функции остеофитов. При остеоартрозе, разрушающем хрящевую ткань, патологический процесс переходит на подлежащие кости. Чтобы остановить его, хрящ заменяется новообразованной костной структурой. Роль костных шпор в этом случае можно сравнить со штифтом в колесе, ограничивающим движения в суставе для предотвращения тотального разрушения.
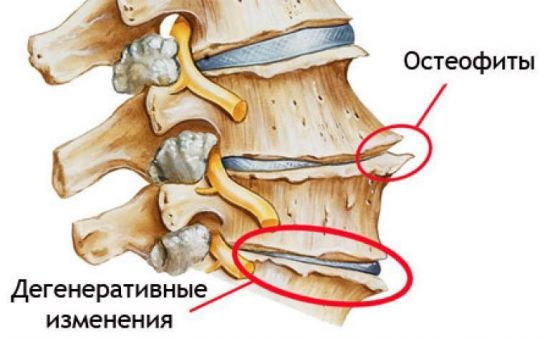
Остеофиты в позвоночнике являются следствием дегенеративных изменений и возникают при отсутствии своевременного лечения
СПРАВКА: маргинальные костные точки жизни не угрожают, но многократно снижают качество и требуют обязательного лечения.
Вторая теория происхождения остеофитов основана на нарушении кальциевого обмена. Соли кальция оседают на сосудах, мягких тканях и внутри суставов, постепенно превращаясь в твердые образования. Они образуют атеросклеротические отложения в сосудах, конкременты, известные как камни в почках, и остеофиты в суставах и позвоночнике.
Была проведена операция по удалению остеофита пяточной кости. Врач назначил массаж. Это обязательно?
Массаж, лечебная гимнастика и физиотерапевтические методики способствуют быстрому восстановлению двигательных функций стопы, улучшению кровообращения и питания тканей, повышению метаболизма. Отказываться от процедур нерационально.
Что будет, если костный вырост не удалять
Остеофиты, расположенные на пяточной кости, имеют тенденцию к медленному росту. Рано или поздно они увеличатся настолько, что вызовут серьезное повреждение сосудов и окружающих мягких тканей, что значительно повысит риск инфицирования. Кроме того, это приводит к сильным болям, из-за которых человек просто не может ходить.
Разновидности болезни
Остеофиты в позвоночнике характеризуются причиной образования, распространением и локализацией.
В зависимости от фактора возникновения остеофиты бывают:
- посттравматический;
- дегенеративно-дистрофический;
- периостальный;
- гигантский;
- нейрогенный;
- в связи с общими заболеваниями скелета.
В результате предшествующих травм позвоночника повреждается надкостница. Он рвется, затем затвердевает и превращается в остеофит. Этот механизм более характерен для коленных и локтевых суставов, но иногда встречается и в позвоночнике.
При деформирующем артрозе образуются костные разрастания дегенеративного происхождения, что приводит к незначительному снижению подвижности сустава. При деформирующем спондилезе также образуются остеофиты, но суставы срастаются и теряют подвижность.
Если костные разрастания затрагивают края позвонков, такие остеофиты называют краевыми. Они имеют неровную, асимметричную форму. Этот процесс называется спондилезом.
Злокачественные опухоли костей и метастазы некоторых форм рака вызывают массивные остеофиты. Такие костные образования имеют вид козырьков или шпор. Некоторые доброкачественные опухоли препятствуют росту хрящей, что становится фактором образования губчатых остеофитов.
Нейрогенные остеофиты образуются вследствие нарушения иннервации. При системных заболеваниях позвоночника также возможно образование остеофитов.
В зависимости от распространения костные разрастания бывают:
- общий;
- местный.
Общие остеофиты характерны для лиц пожилого возраста, когда возникают возрастные нарушения в хрящах позвоночных суставов.
Локальные наросты получаются в результате перегрузки отдельных суставов, что нарушает эластичность хрящей, появляются остеофиты в виде клюва. Они постепенно охватывают сустав и уменьшают его подвижность, а иногда и вовсе нарушается подвижность отдельных позвоночных суставов.
По локализации остеофиты делятся на:
- передний;
- назад;
- переднебоковой;
- заднебоковой.
Первый тип формируется на передней поверхности тел позвонков. Чаще всего такие наросты поражают грудной отдел позвоночника и редко вызывают боль.
Остеофиты, разрастающиеся по задней поверхности позвонков, оказывают механическое давление на нервы в межпозвоночных отверстиях. В результате они вызывают сильную боль.
Переднебоковой растет горизонтально и по внешнему виду напоминает птичий клюв. Такие остеофиты чаще растут в противоположном направлении, имеют заостренные концы, которые могут срастаться («целующиеся» остеофиты). Они образуются в местах максимального давления.
Заднебоковые остеофиты обычно появляются в шейном отделе позвоночника, вызывая сдавление спинного мозга и вызывая боль.
Чем опасна патология
Шиповатые разрастания, увеличиваясь в размерах, повреждают окружающие анатомические структуры. Если это мягкие ткани, нарушается питание и возникает воспалительный процесс. Если остеофиты начинают давить на нервные окончания, возникает болевой синдром, который значительно ухудшает качество жизни человека. Особенно опасно сдавление нервных корешков, отходящих от спинного мозга.
Это может привести к серьезным нарушениям работы внутренних органов и ограничению двигательной функции, вплоть до паралича.
Механизм развития
Позвоночный столб представляет собой цепочку позвонков, соединенных друг с другом дугоотростчатыми суставами. Каждая из них состоит из тела, свода и нескольких отростков. Корпус и дужка образуют овальное отверстие.
Все позвонки, за исключением первых двух шейных, имеют сходное строение и, располагаясь друг над другом, образуют со спинным мозгом внутри спинной мозг. Основания позвонков сверху и снизу ограничены углублениями, которые при соединении соседних позвонков образуют отверстия для выхода сосудов и спинномозговых нервов.
Костные разрастания тел позвонков можно наблюдать на любой поверхности — передней, задней или боковой, а также на остистых отростках. По локализации различают передние, задние, латеральные, передние и заднебоковые остеофиты. Однако симптоматика в основном определяется тем отделом позвоночника, где они расположены – шейным, грудным или поясничным.
Костные разрастания вызывают различные неврологические симптомы, включая боль, компрессию спинного мозга и ограничение двигательных способностей. При различном расположении остеофитов (спереди, сзади и др.) одни и те же симптомы могут проявляться по-разному.
Провоцирующие факторы
Остеоартроз развивается в течение длительного периода времени. Чтобы перейти от хронической первой к патологической, болезненной второй стадии, нужен толчок. Этими мотивационными факторами являются:
- травма, например, перелом в средней части трубчатой кости (по краям перелома образуются остеофиты в виде костной мозоли);
- разрыв надкостницы (с помощью остеофитов организм пытается соединить надкостницу с костью);
- воспалительные процессы (при артритах, остеомиелите, бруцеллезе);
- злокачественные заболевания суставов, например, саркома.
Если у вас артрит, повышается риск образования остеофитов в суставах
Профилактика
Поскольку бороться с уже появившимися костными наростами очень сложно, а полностью вылечить болезнь можно на ранних стадиях, есть смысл задуматься о профилактике как можно раньше.
Устранение возможных факторов риска
Для минимизации риска остеофитов необходимо устранить все возможные факторы риска:
- Избавьтесь от лишних килограммов.
- Избегайте чрезмерной нагрузки на суставы и позвоночник.
- отказаться от вредных привычек.
- Проходить регулярные профилактические осмотры и лечить сопутствующие заболевания.
Регулярная физическая активность является обязательным условием для поддержания здоровья суставов.
Сбалансированное питание
Правильное питание не только поможет нормализовать вес за счет ограничения быстрых углеводов и в меньшей степени жиров, но и насытит организм полезными веществами:
- Полиненасыщенные жирные кислоты Омега-3 (рыба, льняное масло).
- Минеральные вещества, прежде всего кальций, магний, цинк, фосфор. Для этого в рацион должны входить творог, сыр, морепродукты.
- Антиоксиданты (фрукты, овощи).
После 40 есть смысл принимать эти вещества дополнительно, так как получить все необходимое из пищи практически невозможно.
Прием хондропротекторов
Хондропротекторы – вещества, защищающие и восстанавливающие хрящевую ткань. Современная медицина рекомендует профилактический прием этих веществ людям старше 40 лет, а еще раньше при наличии заболеваний опорно-двигательного аппарата.
Где чаще всего образуются остеофиты
Костные разрастания образуются в крупных суставах – при артрозе в коленном или тазобедренном суставе, локтевом или плечевом. Их обнаруживают в суставах кистей и стоп (так называемая «пяточная шпора») при рентгенологическом исследовании. На снимках они выглядят как небольшие костные отклонения по краям или имеют вид мелких включений на поверхности поврежденного сустава. На более поздних стадиях остеофиты напоминают дорожкообразные отростки.
Симптомы
Общими симптомами остеофитов позвоночника являются боль и различные неврологические расстройства. Проявления болезни зависят от пораженного позвоночника.
Когда остеофиты поражают шейный отдел позвоночника, это приводит к следующим симптомам:
- боль в шее, отдающая в плечо;
- головокружение;
- ощущение звона в ушах;
- болезненность в затылке, отдающая в руку;
- боль при поворотах головы и ограничение движений;
- иногда нарушается зрение.
Определенные симптомы являются поводом для немедленного обращения к врачу. Это приступ сильной головной боли с тошнотой и рвотой. Такие проявления могут быть признаком сильного сдавления сосудов, проходящих в межпозвонковых отверстиях.
Остеофиты в грудном отделе часто протекают бессимптомно. Подвижность этого отдела позвоночника низкая, а костные разрастания обычно образуются впереди позвонков.
Такие функции не приводят к сдавлению спинного мозга, и человек может длительное время не подозревать о развитии болезни. Оно дает о себе знать только через некоторое время, когда подвижность суставов явно нарушена.
Остеофиты в поясничном отделе позвоночника вызывают следующие недуги:
- беспокоят поясничные боли после длительной статической нагрузки;
- боль в пояснице, иррадиирующая в бедро;
- слабость конечностей и чувство онемения;
- ощущения покалывания в конечностях.
Из-за болезни иногда может нарушаться нормальная работа мочевого пузыря и кишечника.
Как сегодня борются с остеофитами
Борьба с остеофитами включается в общую схему лечения коксартроза, гонартроза или артроза в другом суставе. Избавиться от костных наростов практически невозможно. Цель состоит в том, чтобы уменьшить боль и увеличить диапазон движений. С этой целью и в зависимости от стадии остеоартроза больному назначают:
- мази для уменьшения неприятных симптомов, например, гидрокортизоновая;
- нестероидные противовоспалительные препараты в виде таблеток или инъекций в сустав;
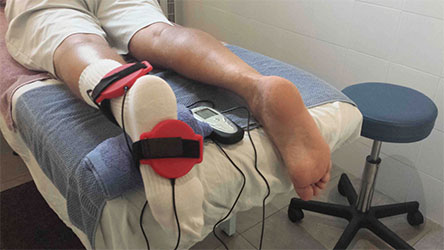
- физиотерапия — лазер, магниты, электрофорез, ударно-волновая терапия.
Одним из физиотерапевтических методов обезболивания при остеоартрозе является магнитотерапия.
Принципы восстановления после операции
После операции по удалению остеофитов с помощью артроскопии (или открытыми методами) требуется реабилитационный период. Он значительно короче, чем при реабилитации после открытых операций, но пренебрегать им нельзя. Рекомендации в целом достаточно стандартные: нужно:
- в первую неделю ограничить физическую нагрузку на оперированную конечность;
- препараты для облегчения боли и уменьшения отека;
- послеоперационный дискомфорт можно уменьшить, прикладывая холод на короткие промежутки времени;
- нужно носить компрессионное белье, которое снимет отек, поможет снять боль;
- в период отдыха ногу рекомендуется держать выше уровня сердца;
- необходимо, ориентируясь на врачебные рекомендации, вернуться к активной жизни, постепенно увеличивая нагрузку, без резких скачков.
Остеофиты – неприятная патология, способная снизить качество жизни любого человека. Часто они следуют за развитием других проблем в опорно-двигательном аппарате, игнорирование которых может привести даже к инвалидности!
Появление признаков патологии – повод обратиться к врачу для диагностики и выбора терапии! Не игнорируйте первые симптомы болезни!
Реабилитация
Скорость выздоровления после оперативного лечения остеофитов зависит от исходного состояния больного на момент обращения за медицинской помощью, особенностей его здоровья и тактики вмешательства. В среднем этот период занимает от 7 дней до 21 дня. Швы снимают через 5-7 дней с учетом состояния раны.
Во время реабилитации необходимо:
- не нагружать стопу: исключить опору на травмированную ногу, меньше двигаться, не заниматься физическими упражнениями, ходить с дополнительной точкой опоры и т д.;
- ежедневно проводить антисептическую обработку швов;
- носите свободную, удобную обувь без высоких каблуков.
Лечащий врач также назначит обезболивающие, антибактериальные и противовоспалительные препараты. Их необходимо принимать строго по инструкции, не увеличивая и не уменьшая дозу.
Нужна ли операция
Если консервативное лечение не помогает, а пациент все еще испытывает боль, есть два варианта. Костные образования можно удалить хирургическим путем. Правда, делать это нужно регулярно, так как проблема никуда не денется, а остеофиты будут продолжать образовываться с завидной периодичностью. Поэтому имеет смысл действовать радикально.
С помощью внутрисуставных инъекций протеза синовиальной жидкости, например Нолтрексина, удается раздвинуть трущиеся поверхности. Истонченный хрящ больше не натирается, организм не получает сигнала о необходимости компенсации. В таких условиях, когда синовиальной жидкости достаточно, несмотря на поврежденный хрящ, остеофиты не образуются.
Прежде чем решиться на операцию, взвесьте все за и против. Остеофиты в суставах резко ограничивают подвижность. Но чтобы вернуть его и избавиться от боли, совсем не обязательно идти на операцию.
Как лечить остеофиты
Те, кто столкнулся с этим заболеванием на практике, постоянно задаются вопросом, как избавиться от костных наростов (шипов) в коленном суставе. Конечно, всем хочется вести полноценный, подвижный образ жизни, без боли и дискомфорта.
Привести к стабильному положительному результату помогут:
-
Физиотерапия;
-
Механотерапия;
-
Ударно-волновая терапия;
-
Методы современной физиотерапии;
-
Внутрисуставные инъекции
При наличии сильного болевого синдрома в первую очередь назначают инъекции при воспалении коленного сустава, которые устранят болезненные воспалительные процессы и позволят воздействовать на причину. Лечение остеофитов должно проводиться под наблюдением квалифицированных специалистов, с использованием современного оборудования. Для достижения положительной динамики необходимо грамотное и профессиональное консервативное лечение
Следует отметить, что полностью избавиться от костных наростов невозможно, современные методики помогут избавиться от боли, улучшить подвижность и биомеханику сустава.
Операции при остеофитах пяточной кости
Эффективного консервативного лечения остеофитов пяточной кости не существует. Больным показано оперативное вмешательство. Это называется артроскопия и проводится под местной или общей анестезией.
Процедура проводится двумя способами:
- использование эндоскопического оборудования;
- через классический открытый доступ.
При эндоскопической методике для выполнения операции на коже в области пораженного сегмента делают два прокола, через которые вводят оборудование. Резцом срезается костный нарост, после чего пяточная кость шлифуется специальными насадками. После завершения манипуляций на проколы накладывают швы и накладывают стерильную повязку или пластырь.
При открытой хирургии пятки делается разрез длиной до 2 см, через который хирург достигает остеофита и удаляет его. Рану ушивают, накладывают стерильную повязку.
Операция длится от 30 минут до часа. После окончания больной остается в клинике под наблюдением врача на 2-3 дня.
Остеофиты крупных суставов (коленного, локтевого, плечевого, тазобедренного)
Как и при любой другой локализации, остеофиты в начальной стадии не дают клинических проявлений. Одним из первых признаков начавшихся проблем является появление характерного хруста в суставах при сгибании-разгибании. В дальнейшем умеренная тупая боль может появиться после значительных физических нагрузок.
Если не начать лечение сустава, симптомы будут нарастать. Боль становится более интенсивной и продолжительной, не уменьшается в покое. В суставе появляется припухлость. Уменьшенный диапазон движения. Чаще всего остеофиты поражают боковые поверхности суставов и околосуставные ткани.
На ранних стадиях медикаментозная терапия включает нестероидные противовоспалительные препараты в виде мазей, теплых компрессов, лечебную физкультуру и лечебную гимнастику. Если этот момент упущен, врач назначает обезболивающие в таблетках или уколах. На поздних стадиях лечение остеофитов консервативным путем не дает эффекта, и показано оперативное вмешательство:
- Артроскопия. Это малоинвазивная операция, позволяющая удалить костные наросты.
- Эндопротезы. При выраженной дисфункции сустав заменяют эндопротезом. Эти методы можно использовать на тазобедренных и коленных суставах.
Жалобы пациента
Остеофиты – коварная патология. Они долго ни о чем не напоминают. Только когда они достигнут значительных размеров, появятся первые симптомы.
Больной предъявляет следующие жалобы:
- появление боли в пораженной области, которая может усиливаться при движении, резких неконтролируемых действиях, таких как кашель или чихание, при принятии неудобного положения;
- негативные изменения подвижности пораженного голеностопного сустава;
- появление хруста, скрипа в пораженном суставе;
- начало воспалительного процесса в окружающих тканях вследствие их повреждения;
- припухлость проблемного участка, его припухлость.
игнорирование патологических изменений приводит к постепенному, но неуклонному ухудшению симптоматики. Со временем человек может даже стать инвалидом, если вовремя не поставить диагноз и не начать терапию.
Виды остеофитоза позвончого столба
На выбор подходящего метода лечения влияет тип остеофитоза позвоночника, который выявляется у больного. В настоящее время врачи различают следующие виды остеофитов:
- компактные костные разрастания, образующиеся за счет отложения солей кальция на наружных поверхностях костей;
- губчатые новообразования чаще всего встречаются на позвонках, их провоцируют чрезмерные нагрузки, в том числе связанные с избыточной массой тела;
- костно-хрящевые отложения могут развиваться как на поверхности тела, так и в суставной полости дугоотростчатого или дугоотростчатого сустава;
- метапластические остеофиты развиваются при воспалительных процессах, характеризуются крайне медленным ростом.
- Также используется классификация, основанная на этиологических факторах развития остеофитоза. Он включает в себя деление на следующие виды патологии:
- травматические костные разрастания – образуются после нарушения целостности тканей;
- дегенеративно-дистрофические новообразования являются следствием остеохондроза и протрузии межпозвонкового диска;
- воспалительные разрастания – образуются в местах асептического или инфекционного некроза тканей с целью восстановления их целостности;
- опухолевые разрастания – характеризуются быстрым ростом и тотальным поражением окружающих тканей;
- нейрогенные остеофиты могут возникать на фоне нарушения работы вегетативной нервной системы;
- стрессовые остеофиты – костные разрастания в телах позвонков у людей, занятых тяжелым физическим трудом.
Используя эту классификацию, врач может легко выделить ту или иную причину развития заболевания. Поставив точный диагноз, он должен устранить действие негативного фактора и провести комплексное лечение.
Диагностика
При характерных жалобах больному необходимо обратиться к ортопеду-травматологу. В случае явных неврологических проблем также может потребоваться осмотр у невролога.
Во время осмотра врач осматривает и пальпирует позвоночник. Если остеофиты достаточно крупные, они легко прощупываются под пальцами.
Основным методом диагностики является рентгенография позвоночника. Это исследование позволяет увидеть рост костей, оценить размер и форму. Недостатком обычного рентгена является то, что он не дает возможности оценить состояние нервов.
Для более точной оценки состояния пораженного позвоночника проводят МРТ. Магнитно-резонансная томография позволяет увидеть более мелкие остеофиты в начале их появления. С помощью МРТ можно оценить, насколько поврежден спинной мозг и нервы, наличие их защемления.
При больших остеофитах, сдавливающих нервы и нарушающих их функции, больному проводят электронейрографию. Этот метод с помощью электрических импульсов позволяет оценить степень поражения спинного мозга и нервных корешков.
Лечение
В начальной фазе, когда остеофиты в позвоночнике еще не разрослись до значительных размеров и не произошло повреждения нерва, достаточно консервативного лечения.
Больному назначают противовоспалительные препараты. Они помогают снять отек, оказывают обезболивающее действие и снимают воспаление. Как правило, используются нестероидные вещества.
При этом предпочтение следует отдавать современным препаратам, не вызывающим язв, раздражающих слизистую оболочку (мелоксикам, мовалис, рофика, нимесулид).
Препараты применяются в разных лекарственных формах: в виде таблеток, инъекций, кремов и мазей. После консультации с врачом их можно комбинировать.
Боль, возникающая в результате сдавления нервных корешков, приводит к симптомам мышечного напряжения. Устранить его помогут Мидокалм, витаминные препараты (группы В, никотиновая кислота), прием препаратов с магнием и кальцием.
Облегчить состояние и уменьшить боль хорошо помогут мази с согревающим эффектом: финалгон, капсикам, випросал.
После того, как острый период прошел, больному назначают ЛФК и массаж. Движения при лечебной физкультуре делаются постепенно с медленным увеличением нагрузки. Эти методы улучшают кровообращение, снимают мышечные спазмы, улучшают гибкость позвоночника и замедляют прогрессирование заболевания.
В восстановительный период также назначают курсы физиотерапии (УВЧ, электрофорез). Гирудотерапия (лечение медицинскими пиявками) не утратила своей актуальности).
В запущенных случаях и при выраженном росте остеофитов, когда начинается выраженная компрессия спинного мозга и нервов, обычное лечение не дает эффекта. Больному показана операция.
При хирургическом лечении удаляют остеофиты и проводят декомпрессию спинного мозга. Если не было длительного и серьезного повреждения нервов, сразу после операции больной чувствует явное облегчение.
В других случаях после оперативного лечения неврологическая симптоматика может длительное время беспокоить больного.
Улучшение состояния и прогноз зависят от уровня поражения спинного мозга и степени поражения нервов. Если произошли необратимые изменения в спинном мозге, операция обеспечивает частичное выздоровление.
Одним из методов улучшения самочувствия больного являются эпидуральные инъекции гормональных противовоспалительных препаратов. Это дает быстрый эффект, но он временный.
Прогрессивными методами лечения являются методы ГИЛТ и УФТ-терапии. Первая методика разрушает остеофиты специальным лазером, вторая – специальными звуковыми ударными волнами.
Запущенные формы заболевания приводят к серьезным проблемам со здоровьем. Поэтому важно вовремя пройти квалифицированное лечение, а не принимать лекарства самостоятельно. Упущенное время приводит к необходимости хирургического вмешательства и необратимому повреждению нерва.
- https://odb2-kursk.ru/info/osteofity-pozvonochnika-kogda-i-u-kogo-obrazuyutsya-simptomy-i-lechenie
- https://medika-clinic.ru/diagnostika/chto-takoe-osteofit.html
- http://doctor-orthoped.ru/artroskopiya-golenostopnogo-sustava/osteofit/
- https://centr-hirurgii.ru/surgery/operativnaya-travmatologiya-ortopediya/osteofity-pyatochnoy-kosti/
- https://paracels66.ru/info/interesnoe/chto-takoe-osteofity-na-pozvonochnike
- https://medcentr-vanshuhe.ru/info/osteofity-pozvonochnika
- https://stopartroz.ru/what-a-treat/knee/osteophytes-of-the-knee.html
- https://www.noltrexsin.ru/publikacii/osteofity-chto-eto-i-kak-s-nimi-borotsya/
- https://www.smclinic.ru/diseases/osteofity/
- https://freemove.ru/health/osteofitoz-pozvonochnika.php