- Определение болезни. Причины заболевания
- Этиология
- Эпидемиология
- Какие животные переносят бешенство
- Как можно заразиться бешенством
- Симптомы бешенства
- — Первая помощь до визита к врачу, чем помочь пострадавшему?
- Патогенез бешенства
- Классификация и стадии развития бешенства
- Распространенные побочные эффекты после укуса
- Симптомы развития осложнений
- Разновидности ран при укусе собаки
- Признаки укуса
- К чему может привести укус собаки, зараженной бешенством
- — Что опаснее укус или царапина, и почему?
- Осложнения бешенства
- Диагностика бешенства
- Лечение бешенства
- Прогноз. Профилактика
- Постэкспозиционная профилактика
- Противопоказания к вакцинации
- Первая помощь при укусе собаки
- Что делать, если вас укусила собака
- Как оказать первую помощь укушенному, руководство
Определение болезни. Причины заболевания
Бешенство (rabies, гидрофобия, водобоязнь) — это острое, безусловно смертельное для человека заболевание, вызываемое вирусом бешенства, который посредством специфического воспаления тканей центральной нервной системы приводит к развитию энцефалита и, как правило, к летальному исходу. Является предотвратимым при проведении своевременного курса вакцинации до (в профилактических целях) или после момента заражения.

Этиология
Царство — вирусы
Группа — миксовирусы
Род — Lyssavirus
Семейство — Rhabdoviridae
Вид — вирус бешенства Rabies virus:
- дикий — патогенный для человека;
- фиксированный — лабораторный, лишённый заражающей способности.

Вирус бешенства имеет вид винтовочной пули, размерами 75-175 нм, с одним плоским и другим закруглённым концами. РНК-содержащий вирус снаружи покрыт гликопротеиновым каркасом, имеющим специфические шипы (рецепторы — гликопротеин G ответственен за проникновение вируса в клетку и иммуногенность; при проведении вакцинации к нему образуются антитела, нейтрализующие вирус). Внутри содержит нуклеокапсид и матриксные белки: N-белок, L-белок, NS-белок. Различают семь серотипов вируса бешенства. В РФ распространён серотип 1.

Вирус бешенства неустойчив в окружающей среде, практически мгновенно погибает под воздействием прямых солнечных лучей, при нагревании до 60°C инактивируется в течении 10 минут, при действии различных бытовых дезинфектантов и спирта, а также при высушивании — практически мгновенно, при воздействии желудочного сока — за 20 минут.
В трупах павших животных может сохраняться до трёх месяцев. Вирус достаточно устойчив к низким температурам, (при 0°C может сохраняться несколько недель), однако при этом быстро теряет свою вирулентность — способность вызывать заболевание. При оттаивании и повторном замораживании погибает — это, в совокупности в другими факторами, обуславливает невозможность такого пути заражения.
Культивация вируса происходит посредством внутримозгового заражения лабораторных животных (белые мыши, крысы) — в таких случаях скрытый период длится до 28 дней. [1] [2] [3]
Эпидемиология
Бешенство — зоонозная природно-очаговая инфекция. Распространение практически повсеместное (исключение — Япония, Новая Зеландия, Великобритания, Австралия и Антарктида).
Какие животные переносят бешенство
Источником инфекции могут быть собаки (до 99%), лисы, летучие мыши, волки, кошки и мелкие грызуны. Любое млекопитающее и птицы могут болеть бешенством, но в подавляющем большинстве не представляют опасности для человека (например, птицы).

Как можно заразиться бешенством
Механизм передачи:
- контактный — при укусе или ослюнении, редко возможно заражение при разделке убитого животного;
- маловероятен аэрозольный механизм заражения — например, в пещере, населённой летучими мышами;
- алиментарный — при поедании павших от бешенства животных;
- трансплацентарный путь — при пересадке органов от умерших людей от бешенства (при неверно поставленном диагнозе).
В широкой практике вирус передаётся только через слюну, всё остальное является казуистическими случаями (при поедании животного — через мозговое вещество, при пересадке роговицы и т.п.).
Передача вируса от человека к человеку при укусе или поцелуе, при укусе мышей (кроме летучих) теоретически возможна, однако таких случаев не зарегистрировано.
Рост заболеваемости характеризуется периодичностью, зависящей от природных условий, колебаний наличия кормовой базы грызунов, численности плотоядных животных.
Заражение может наступить при:
- укусе больного животного (становится заразным за несколько дней до начала клинических проявлений — в среднем 5-7 дней, максимально до 10);
- прямом ослюнении повреждённых кожных покровов и слизистых оболочек (даже микроскопическом);
- теоретически возможно заражение при оцарапывании кожи когтями больного животного (на когтях вируса нет, но после получения царапины слюна животного может попасть в свежую рану, например, при лае).
Следует понимать, что не каждое больное бешенством животное выделяет вирус со слюной и не каждый укус передаёт человеку вирус бешенства. В среднем, при укусе животного, у которого доказано заболевание бешенством, при отсутствии антирабической вакцинации у укушенного заболевают не более 30% человек. Слюна на полу, земле, траве, пакете, дверной ручке, в реке и т.п. опасности для человека не представляет.
Восприимчивость всеобщая. Наибольшей опасности подвергаются дети, особенно в сельской местности (множество бродячих и диких животных). Ежегодно от бешенства погибает около 50 тысяч человек, в основном в Южно-Азиатском регионе.
Интересной особенностью является наличие естественного иммунитета к вирусу у холоднокровных животных и рыб. [1] [4] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бешенства
Инкубационный период бешенства составляет от 10 дней до 3 месяцев. Он зависит от локализации укуса:
- наиболее быстро заболевание развивается при укусе в лицо, шею, голову, больших повреждениях;
- более длительный период при локализации укусов в конечности, туловище, особенно единичных.
Описаны казуистические случаи скрытого периода до 1 года.
В развитии бешенства выделяют несколько периодов, последовательно сменяющих друг друга (иногда без чётко прослеживающейся динамики):
- инкубационный (10 дней — 1 год);
- продромальный (1-3 дня);
- возбуждения (2-3 дня);
- паралитический (1-3 дня).
- смерть.
После укуса формируется рубец, ничем не отличающийся от рубцов другого происхождения.
Первыми признаками бешенства у человека являются:
- зуд;
- неприятные ощущения;
- малоинтенсивные боли в месте укуса и близлежащей области;
- воспаление рубцовой ткани (происходит нечасто).

Симптомы бешенства у человека: общее недомогание, повышенная потливость, субфебрильная температура тела (37,1–38,0 °C), сухость во рту, снижение аппетита, чувство стеснения в груди. Сон больных нарушен — нередки кошмары в начале болезни, сменяющиеся бессонницей. Нарастает беспричинная тревога, беспокойство, тоска, появляется страх смерти (с нарастающим компонентом), причём выраженность данных симптомов повышается в зависимости от того, насколько сильно человек осознает возможность заболевания.
Повышается чувствительность к раздражителям (звуковым, тактильным, световым) с постепенным нарастанием их выраженности. Крайняя степень — аэрофобия, фотофобия, акустикофобия, гидрофобия — характеризуется вздрагиванием всего тела при малейшем дуновении ветра, звуках, ярком свете, судорогами мышц глотки, одышкой, вытягиванием рук вперёд, чувством страдания на лице с экзофтальмом, расширением зрачка, взглядом в одну точку в течении нескольких секунд.
Часто симптомы бешенства у людей сопровождаются икотой и рвотой. Во рту скапливается густая вязкая слюна, больной покрывается холодным липким потом, повышается ЧСС (пульс).
Часто на этом фоне при прогрессировании заболевания возникает возбуждение, больные мечутся, взывают о помощи, могут приходить в яростное состояние с помрачением сознания — дерутся, рвут одежду, могут ударить окружающих или укусить. После наступает состояние относительного покоя, сознание проясняется, и поведение становиться вполне адекватным.
Наиболее известный симптом бешенства — гидрофобия, когда при попытке выпить воды или даже при виде и мысли о воде развивается характерный судорожный приступ. В течении нескольких дней из-за невозможности пить и есть развивается обезвоживание, снижение массы тела. Начинается обильное слюноотделение, больные не сглатывают слюну, и она стекает с уголков рта и по подбородку.
Если во время одного из приступов не наступает смерть, развивается период параличей. Исчезают приступы, возбуждение и страх, больные начинают питаться и пить воду. Данное состояние можно принять за улучшение и тенденцию к выздоровлению, однако это грубое заблуждение и признак скорой смерти. Снижаются двигательные и чувствительные характеристики мышц лица, языка, конечностей. Повышается температура тела до гиперпиретических цифр (40–42°C), нарастает тахикардия, снижается артериальное давление, нарастает вялость, апатия. Смерть от бешенства неизбежно наступает от паралича дыхательного и сосудистого центров на 6-8 день болезни.

Не всегда бешенство включает все указанные периоды, иногда наблюдается выпадение продромального периода, фазы возбуждения, может наблюдаться картина восходящих параличей («тихое» бешенство) с более длинным инкубационным периодом и временем развития заболевания без типичных симптомов (часто верный диагноз не устанавливается).
Бешенство у детей имеет более короткий инкубационный период и чаще протекает в «тихой» форме без выраженного периода возбуждения.
У беременных бешенство может протекать в достаточно видоизменённой форме (часто первично принимается за токсикоз), летальность 100%, влияние на плод в настоящее время недостаточно изучено. [1] [2] [5]
— Первая помощь до визита к врачу, чем помочь пострадавшему?
— В первую очередь нужно промыть рану с мылом и проточной водой или мыльным раствором несколько раз. Если рана большая, рекомендована санация раны мыльной водой, например, с использованием шприца. Этот процесс должен длиться не менее 10-15 минут. Затем рану должны обработать соответствующими растворами и наложить стерильные салфетки.
Если рана кровоточит, не останавливайте сразу же, поскольку с кровью из раны выводится слюна животного.
Патогенез бешенства
После укуса или ослюнения повреждённого кожного покрова вирус бешенства некоторое время (до трёх недель) находится в месте внедрения. После этого начинается его центростремительное распространение в направлении центральной нервной системы (ЦНС) по периневральным пространствам со средней скоростью 3 мм/ч (аксоплазматический ток). Каких-либо значимых изменений в структуре нервной ткани не отмечается.

Возможно лимфогенное распространение вируса, однако роли в патогенезе и заражении это не играет.
Достигнув ЦНС вирус активно размножается в клетках (наиболее значимые области — аммонов рог, мозжечок, продолговатый мозг), где происходят воспалительно-дистрофические изменения умеренной выраженности (негнойный полиэнцефалит), обусловливающие изменение жизнедеятельности, паралитические явления и смерть (от паралича дыхательного и сосудодвигательного центров).
При исследовании материала мозга в цитоплазме клеток обнаруживаются специфические тельца Бабеша-Негри (цитоплазматические эозинофильные включения).
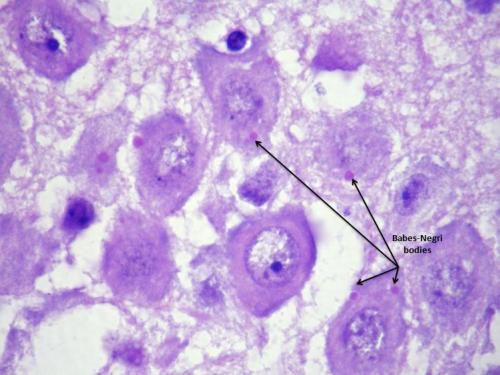
Из мозга вирус по центробежным нефронам попадает в различные органы и ткани, в том числе и слюнные железы и выделяется со слюной в окружающую среду. [1] [2] [3]
Классификация и стадии развития бешенства
Бешенство классифицируют:
- по стадиям:
- продромальная (предвестники заболевания);
- разгара (возбуждения/депрессии);
- параличей (отключение функционирования органов);
- по клиническим формам:
- бульбарная (расстройство речи, глотания, асфиксия);
- менингоэнцефалитическая (симптоматика психоза);
- паралитическая (ранее развитие параличей);
- мозжечковая (головокружение, неустойчивость походки);
- по МКБ-10:
- лесное бешенство (от диких животных);
- городское бешенство (от домашних животных);
- бешенство неуточнённое;
- по типу:
- эпизоотия (одномоментное прогрессирующее распространение заболевания среди большого количества животных) бешенства городского типа;
- эпизоотия бешенства природного типа. [3] [4]
Распространенные побочные эффекты после укуса

После укуса собаки обязательно стоит обратиться к врачу. Не стоит затягивать, особенно если напало дикое, бродячее животное, потому что в этих случаях наблюдается высокий риск заражения бешенством. Кроме этого могут быть и другие опасные осложнения.
В зависимости от степени тяжести травмы, возраста пострадавшего, места укуса и других факторов, последующие обстоятельства могут складываться по-разному. Но согласно данным медицинской практики в основном встречаются гнойные раны и повышенные потери крови.
Стоит отметить! Укус собаки может спровоцировать опасные последствия разного характера. На начальном этапе они могут не проявляться, но через некоторый период могут проявиться серьезные проблемы со здоровьем, которые могут угрожать здоровью.
Среди частых осложнений, которые могут развиваться после укуса собаки, стоит выделить:
- психологическая травма. Особенно часто данное состояние наблюдается у детей, потому что их психика наиболее подвержена влиянию различных стрессовых факторов. После атаки животного у человека в дальнейшем может остаться страх перед собаками на подсознательном уровне;
- кровотечение. Если отмечается небольшая рана от укуса собаки с повреждением поверхностного слоя кожи, то кровопотери будут не значительными. Если же собака прокусила не только кожу, но и мышцы, крупные сосуды, то тогда может быть сильное кровотечение, которое будет невозможно остановить своими руками. При сильных потерях крови стоит сразу же вызвать скорую помощь или доставить пострадавшего травмпункт;
- шрамы. Раны глубокого и рваного вида после заживления все равно никуда не исчезают, они остаются на всю жизнь в виде некрасивых шрамов. Ткань со временем затягивается и рубцуется, со стороны это выглядит достаточно неприятно. Это может негативно отразиться на самооценке человека, особенно если шрамы располагаются на видном месте – на поверхности лица или шеи;
- отек и нагноение. Припухлость и отечность может возникнуть даже после укуса домашней собаки. Дело в том, что в пасте у животного отмечается большое количество патогенных организмов. Они могут вызвать сильное воспаление и нагноение раны. Если опухла рука, нога, шея и другие части тела, то в скором времени на месте укуса может образоваться гной. Лучше всего при появлении небольшой припухлости сразу обратиться к врачу, он сможет предотвратить опасные осложнения;
- перелом. Мощная челюсть животного при нападениях может не только укусить, но и раздробить, сломать хрупкие кости человека. Это особенно часто происходит во время атаки крупных особей и представителей бойцовских пород, однако в целом такое осложнение довольно редко отмечается медиками;
- газовая гангрена. Это является достаточно тяжелым осложнением, которое часто заканчивается полным удалением конечности. А иногда может привести к смертельному исходу. Развитие данного состояние происходит в результате проникновения в мягкие ткани анаэробных бактерий, которые в последующий период вызывают сильную отечность и некроз тканей;
- столбняк. Этот патологический процесс может привести к летальному исходу. Чтобы это предотвратить и обезопасить себя обязательно требуется сделать прививку противостолбнячной сыворотки. Болезнь имеет достаточно тяжелое течение и сопровождается неприятными симптомами, смертность достигает 50% даже при своевременном начале лечения. Его вирус может быть занесен в кровь через слюну собаки, это один из возможных путей передачи. Также вирус может проникнуть через рану от укуса собаки из почвы, пыли и других его мест обитания;
- бешенство. Это является самым опасным последствием укуса собаки, потому что его результатом зачастую является смертельный исход. Вероятность заражения бешенством от больного животного может составлять от 20 % до 90 %. Все зависит от места нахождения травмы. В процессе инфицирования происходит поражение всех внутренних органов и систем, включая нервную. Смертельный исход наступает из-за паралича жизненно-важных внутренних органов.
Симптомы развития осложнений
Осложнения могут возникнуть даже после укуса домашней собаки. Но они могут сопровождаться определенными признаками, на которые обязательно нужно обратить внимание. На начальном этапе они могут быть не ярко выраженными, но зато в последующий период могут возникнуть серьезные проблемы со здоровьем.
Выделяют следующие симптомы после укуса собаки:
- состояние слабости;
- быстрая утомляемость;
- проблемы со сном;
- может возникать тошнота;
- изменение цвета кожи;
- могут возникать проблемы с дыханием;
- нарушение сердечного ритма;
- повышение температуры;
- наличие болей, которые могут возникать даже после заживления раны;
- состояние раздражительности;
- иногда отмечается боязнь света;
- в мышцах проявляются спазмы и чувства парезов;
- у поврежденных участков происходит нарушение чувствительности;
- проявления отечности;
- гиперемия тканей;
- образование выделений из раны.
Важно! Симптомы могут зависеть от вида осложнения. В любом случае при возникновении даже одного признака из вышеперечисленных, стоит сразу же обратиться в больницу.
Разновидности ран при укусе собаки
Собачьи укусы подразделяют на два вида.
- Колотые раны. Собачьи зубы повреждают внешний кожный покров, разрывы мягких тканей не обнаруживаются. Раны кровоточат, кровь останавливают в кратчайшие сроки. Повреждения обрабатывают специальными антимикробными или противовоспалительными препаратами, на рану накладывают марлевую повязку.
- Рваные раны. Визуально заметен поврежденный кожный слой. Рваные раны более опасны.Лечение и наложение швов проводят строго под наблюдением врача.
Признаки укуса
Укусы собаки различаются по сложности лечения от незначительных до опасных. Симптоматика выявляется сразу после укуса:
- Попадание в открытую рану инфекции вызывает у пострадавшего лихорадку, озноб. Место укуса опухает, лимфоузлы увеличиваются, отчетливо видны.
- При укусе инфицированной бешенством собаки у пострадавшего проявляется первый симптом опасного заражения – галлюцинации. Параллельно повышается температура тела, появляется головная боль, ломота в костях. Человек чувствует тошноту, начинаются мышечные спазмы.
- Повышенная температура и мышечные спазмы говорят о тяжелых последствиях укуса.
- Иногда укусы собаки сопровождаются переломами костей, разрывами мышц, внутренними кровотечениями.
Если пострадавший теряет сознание, у него начинается жар, приступы рвоты, незамедлительно вызывайте бригаду скорой помощи. Несвоевременное оказание первой помощи укушенному собакой приводит к инвалидности или смерти человека.
К чему может привести укус собаки, зараженной бешенством

Собаки живут рядом с человеком около 10 тысяч лет. Все это времени они охраняют дома, помогают охотиться на диких зверей, пасти скот. Собаки активно участвуют в оперативно-розыскной деятельности полиции, поисково-спасательных операциях, помогают незрячим людям. Основное положительное качество собаки — верность. О преданности собак своим хозяевам сняты фильмы, написаны книги и стихотворения. Собака по праву считается «другом человека».
Но нередко происходит так, что эти дружелюбные животные нападают на человека. Почему собака может укусить? Причин может быть много — защита щенков, желание утвердиться в стае, инстинкт, провоцирующий на облаивание и нападение на движущийся объект, неприязнь к запаху жертвы. Укусить может и здоровая домашняя собака, но бродячие животные опасны особенно. Особенно следует избегать и опасаться диких собак, сбивающихся в стаи. Существует вероятность заражения смертельно опасной инфекцией от бездомных животных.
При отсутствии необходимых мер укус собаки, инфицированной бешенством, приводит к летальному исходу. Зараженные бешенством собаки нападают без видимых причин.
Укус собаки представляет собой небольшую колотую или рваную рану со следами зубов. Рваная рана гораздо опаснее, потому что состояние пострадавшего может осложняться переломами и внутренними кровотечениями.
При укусе собаки следует помнить о возможном заражении бешенством. Наибольшую опасность представляет слюна собаки. Патогенная микрофлора полости рта инфицированного животного проникает в рану и может провести к смертельному заболеванию.
После укуса собаки, зараженной вирусом бешенства, инфекция проникает в кровь и мозг человека. У пострадавшего появляются судороги от любых внешних воздействий — света, шума, движений. Самый яркий симптом бешенства — водобоязнь. У больного появляются спазмы гортани даже при виде или звуке текущей воды. После стадии возбуждения возникает паралич, после чего больной умирает.
Вероятность смертельного исхода после контакта с инфицированным животным приводит к необходимости скорейшего оказания первой помощи при укусе собаки.
— Что опаснее укус или царапина, и почему?
— Опасно как укус, так и царапина и слюна. Помните, что вирус бешенства попадает в организм не только из раны, но и из неповрежденной слизистой, но чем глубже, крупнее и многочисленнее рана от укуса, тем опаснее!
Необходима немедленная комбинированная вакцинация против бешенства, что подразумевает введение антирабического иммуноглобулина в дополнение к вакцине против бешенства.
Укус собаки, независимо от размера раны, кроме жизненных показаний, в течение 3 дней нельзя зашивать. Это потому, что зашивание раны создает благоприятные условия попадания вируса бешенство на нервные окончания. Через 3 дня возможно восстановление анатомической целостности раны.
Осложнения бешенства
Ввиду быстрого наступления смерти при развитии бешенства осложнения просто не успевают развиться. [1]
Диагностика бешенства
Диагностика бешенства происходит на основании комплекса эпидемиологических и клинико-лабораторных данных. Общеклинические методы исследований малоинформативны.
Из специфических лабораторных тестов выделяют прижизненные методы и посмертные (имеют наибольшее значение). Практически все они недоступны в общелабораторной сети и выполняются только в лаборатории особо опасных инфекций (например, в антирабическом центре ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России в Москве).
Прижизненные:
- определение вирусных антигенов в отпечатках роговицы или биоптате кожи затылка методом МФА (метод флуоресцирующих антител);
- определение антител к вирусу бешенства с седьмого дня болезни (чаще всего не удаётся ввиду наступления гибели человека);
- ПЦР спинномозговой жидкости.

Посмертные диагностические методы:
- гистологический экспресс-метод мазков-отпечатков головного мозга (обнаружение телец Бабеша-Негри — достоверность около 85-90%, время выполнения до 2 часов);
- биологический метод (основанный на заражении лабораторных животных и обнаружении телец Бабеша-Негри в мозговой ткани погибших животных, достоверность до 100%, время выполнения до 30 дней);
- методы ИФА и ПЦР тканей мозга, слюны, роговицы. [2] [4]
Лечение бешенства
При заражении человека и появлении начальных симптомов бешенства практически неизбежен летальный исход. В мире известно лишь о нескольких случаях излечения от развившегося бешенства (т.н. «Милуокский протокол» — введение в искусственную кому с поддержанием основных жизненных функций), однако в большинстве случаев любые методы лечения оказываются неэффективными и способны лишь незначительно продлить время жизни человека.
В целях повышения качества жизни и уменьшения страданий больного помещают в отдельную изолированную палату с минимизированными факторами внешней агрессии (затемнение, звукоизоляция, отсутствие сквозняков). Назначается комплекс лекарственных средств, направленный на уменьшение возбудимости нервной системы, дезинтоксикацию организма, поддержку дыхательной и сердечно-сосудистой функций. [1] [3]
Народные средства для лечения бешенства неэффективны, при контакте с предположительно больным животным нужно немедленно обратиться к врачу.
Прогноз. Профилактика
Основным средством предупреждения распространения и заболевания бешенством является выполнение ряда профилактических мероприятий, позволяющий снизить риски инфицирования и развития заболевания.
Выделяют мероприятия, направленные на предотвращение распространения бешенства в природе (как дикой, так и в антропургической среде):
- регуляция численности диких и одичавших домашних животных-хищников (отлов, отстрел, вакцинация);
- соблюдение правил содержания собак, кошек и пушных зверей;
- обязательная вакцинация от бешенства домашних животных, особенно собак и кошек, профилактическая вакцинация лиц, связанных с постоянным контактом с животными;
- запрет общения домашних животных с бродячими;
- избегание прямого контакта с дикими животными, забежавшими на подворья;
- регулирование численности грызунов, являющихся кормом хищных животных.
В случае, если произошла встреча с животным и последующее прямое ослюнение им повреждённых кожных покровов (слизистых оболочек) или укус необходимо провести комплекс профилактических мероприятий, направленных на предотвращение потенциального заражения вирусом бешенства и развитие заболевания.
В первую очередь необходимо оценить и зафиксировать:
- с каким именно животным столкнулись (дикое, домашнее);
- какого его поведение (адекватное ситуации, агрессивное, излишне дружелюбное);
- есть ли возможность проводить за ним наблюдение — это очень важно: нельзя убивать или прогонять животное, так как элементарное наблюдение за поведением зверя до 10 дней от укуса позволяет исключить бешенство с вероятностью 100% (при отсутствии гибели или изменения в поведении можно спокойно выдохнуть и забыть об инциденте).
По возможности животное доставляют в ветеринарную службу для осмотра и помещения на карантин до 10 дней, при гибели животного должно быть обязательно проведено исследование на бешенство.
Постэкспозиционная профилактика
Постэкспозиционная профилактика (ПЭП) — это оказание первой помощи после контакта с предположительно заражённым животным. ПЭП позволяет предотвратить проникновение вируса в центральную нервную систему, которое неминуемо приводит к смерти.
ПЭП заключается в следующем:
- обильное промывание и местная обработка раны от укуса или царапины;
- курс иммунизации вакциной против бешенства, соответствующей стандартам Всемирной организации здравоохранения;
- при наличии показаний — введение антирабического иммуноглобулина (АИГ) [6] .
Как можно раньше после укуса необходимо промыть рану концентрированным мыльным раствором и незамедлительно обратиться в ближайшее медицинское учреждение (травматологическое отделение, антирабический кабинет) для консультации врача-рабиолога и определения показаний к проведению антирабической вакцинации и её объёму. При этом будет иметь значение наличие или отсутствие случаев бешенства в районе, принадлежность животного, его поведение, наличие профилактических прививок от бешенства, характер и локализация повреждений и др.
Достаточно распространены мифы и излишние страхи о возможности заражения в абсолютно невозможных для этого ситуациях или, напротив, преуменьшение рисков в действительно опасной ситуации. Поэтому не следует оставлять такие инциденты на самотёк, необходимо изложить все факты врачу на приёме и совместно принять верное решение.
Консультирования на заочных интернет-порталах являются хорошим начинанием, однако зачастую проводятся специалистами, не имеющими должного образования и понимания проблемы, на них невозможно оценить некоторые важные моменты, поэтому ни в коем случае не стоит подменять очную консультацию рабиолога на совет «дяди» из телевизора. Помните, что расплата за неверное решение в данном случае — смерть!
Единственным методом высокоэффективного предотвращения развития заболевания и сохранения жизни человека является вакцинация.
В зависимости от степени риска практикуется введение антирабического иммуноглобулина (при высоком риске) в сочетании с антирабическими вакцинами. Все вакцины от бешенства являются взаимозаменяемыми, в РФ допускается введение до шести доз вакцины, в прочих странах курс может несколько отличаться в зависимости от вакцины.
Введение вакцин должно осуществляться строго по графику, утверждённому производителем и лечащим врачом. Отход от схемы грозит нарушением выработки антител и смертью.
ПЭП зависит от степени контакта с животным, предположительно заражённым бешенством:
| I – прикосновение к животным или их кормление, облизывание животными неповреждённой кожи | Необходимо помыть открытые участки кожи, ПЭП не требуется |
| II – сдавливание открытых участков кожи, небольшие царапины или ссадины без кровотечений | Промыть рану и срочно ввести вакцину |
| III – единственный или множественные укусы или царапины, облизывание животным повреждённой кожи; попадание слюны на слизистые оболочки, контакт с летучими мышами | Промыть рану, срочно ввести вакцину и антирабический иммуноглобулин |
Риск возрастает:
- если известно, что животное относится к виду, который может быть носителем или переносчиком бешенства;
- контакт произошёл в районе, в котором встречается бешенство;
- рана или слизистая оболочка загрязнена слюной животного;
- животное выглядит больным или ведёт себя нетипично;
- укус не был спровоцирован;
- животное не вакцинировано или его прививочный статус не установлен [6] .
Противопоказания к вакцинации
Не существует абсолютных противопоказаний к вакцинации от бешенства. При наличии каких-либо заболеваний и состояний, препятствующих проведению процедуры, её выполнение должно осуществляться в стационаре под контролем медицинского персонала и прикрытием противоаллергических и иных средств.
Чем раньше начат курс вакцинации, тем больше шансов на благоприятный исход ситуации, поэтому основное правильное действие после опасной ситуации — незамедлительно очно посетить врача-рабиолога, который проведёт анализ ситуации и примет ответственное решение.
Как правило, вакцинация не приводит к каким-либо негативным последствиям, наиболее выраженные из них — это умеренная болезненность и чувствительность в районе инъекции и аллергические реакции, достаточно легко купируемые соответствующими средствами.
На время вакцинации следует отказаться от чрезмерных нагрузок на организм, приёма иммунодепрессивных препаратов (при возможности), употребления алкоголя (имеют место случаи ухода в длительный запой и пропуска прививок), так как истощающие и иммунодепрессивные влияния могут ослабить выработку защитных антител и быть причиной неудачи вакцинации.
После окончания курса все ограничения снимаются, так как к этому времени происходит формирование адекватного уровня иммунитета и гибель вируса. [1] [3]
Первая помощь при укусе собаки
| Нужно ли вызывать скорую? | |
| Да/Нет | Почему? |
Да, нужно!
|
|
Что делать, если вас укусила собака
- Необходимо тщательно промыть раны обильным количеством воды с мылом в течение 15 минут.
- Рекомендуется обработать раны йодсодержащими средствами.
Исследования показывают, что надлежащее очищение ран снижает вероятность развития бешенства до 90%.
Как оказать первую помощь укушенному, руководство
| Что делать? | Как? | Зачем? |
| 1. Промыть рану | Промывать рану следует под струей воды с мылом на протяжении не менее 5 минут (можно воспользоваться и другим моющим средcтвом, которое растворяет жиры) | Вирус бешенства погибает в щелочной среде, под действием дезинфицирующих средств и жирорастворителей. |
| 2. Обработать рану и её края |
|
Дезинфекция, профилактика присоединения инфекции и нагноения раны. Перекись водорода можно влить в полость раны, что окажет сразу три положительных эффекта: механически извлечет различные загрязнения, попавшие в рану, остановит кровотечение и обеззаразит рану. |
|
||
| 4. Остановить кровотечение (если есть) | Способы временной остановки кровотечения:
См. статья — Первая помощь при кровотечениях |
|
| 5. Наложить стерильную повязку |
|
Предотвращает дальнейшее загрязнение раны и попадание в нее различных микроорганизмов. |
| 6. Ввести вакцину против бешенства ( процедура безболезненна, проводится бесплатно) |
Иммуноглобулин против бешенства (вводят вокруг раны и в глубину раны). Доза 40 МЕ/кг и 20 МЕ/кг. Всегда вводится до применения вакцины. По особым показаниям. Вакцина против бешенства (КОКАВ) Вводят внутримышечнов плечо (дельтовидная мышца), детям до 5 лет – в бедро (верхняя часть передне — боковой поверхности). Нельзя вводить в ягодичную область. Существуют 2 основные схемы введения вакцины, которые зависят от тяжести укуса. Количество уколов не более 6-ти!
В первый день лечения до введения вакцины вводят иммуноглобулин. А затем 6 уколов по выше указанной схеме.
|
Вакцина (КОКАВ) представляет собой обезвреженный вирус, который способствует выработке иммунитета к вирусу бешенства. Возможные побочные реакции (редко): покраснение, зуд, припухлость в месте введения вакцины, увеличение лимфатических узлов (подмышечных, шейных), недомогание, слабость, повышение температуры тела, головная боль. Иммуноглобулин – представляет собой белок, который нейтрализует вирус бешенства. Возможные побочные эффекты иммуноглобулина: анафилактический шок, локальная аллергическая реакция (через 1-2 дня после введения); сывороточная болезнь (обычно на 6-8 день после введения). |
Некоторые особенности проведения лечебной вакцинации:
В местах, где бешенство среди домашних животных не распространенно, внешне здоровых собак и кошек, изолируют и наблюдают за ними в течение 10 дней. Если по истечению срока животное не заболело, то в таком случае укушенный человек получает только первые 3 «укола от бешенства».
3. Если человек, получивший полный курс вакцин после укуса собаки, снова подвергся нападению, но с момента последнего укола не прошел 1 год. Тогда такой человек получит только 3-ри укола с вакциной (на 0-й, 3-ий и 7-ой день).
|
.
- https://ProBolezny.ru/beshenstvo/
- https://kirurgia.ge/ru/full-article/chto-takoe-beshenstvo-i-pochemu-opasni-ukusi-ili-carapini-domashnix-sobak-i-koshek/31682
- https://ivethelp.ru/sobaki/ukus-sobaki/
- https://www.invitro.ru/library/bolezni/27521/
- https://DogCentr.ru/vazhno-znat/chto-delat-esli-ukusila-sobaka-opasno-li-eto.html
- https://MedAboutMe.ru/articles/ukus_brodyachey_sobaki_opasnost_i_pervaya_pomoshch/
- https://www.polismed.com/articles-ukusila-sobaka-chto-delat-oslozhnenija-travmy-beshenstvo-simptomy-lechenie-posledstvija-pervaja-pomoshh-privivki-posle-ukusa-sobaki-detjam.html
- https://style.rbc.ru/health/61518e599a794724a8b196c8