Рождение недоношенного ребенка влечет за собой множество рисков и появление серьезных болезней. Одной из таких болезней является перивентрикулярная лейкомаляция или ПВЛ. Таким термином принято называть нарушение работы и повреждение мозга, которое в большинстве случаев вызвано кислородным голоданием плода в утробе матери. Диагностируется заболевание с помощью ультразвукового исследования, а также по первой симптоматике, проявляющейся у новорожденного.
Перивентрикулярный отек мозга у новорожденных влечет за собой развитие эпилепсии, дцп, вегетососудистой дистонии, паралича конечностей. Поэтому беременным женщинам следует придерживаться не сложных профилактических мероприятий, направленных на минимизацию риска возникновения патологии.
Читайте подробнее: Отеки головного мозга у младенцев
Факторы риска развития болезни
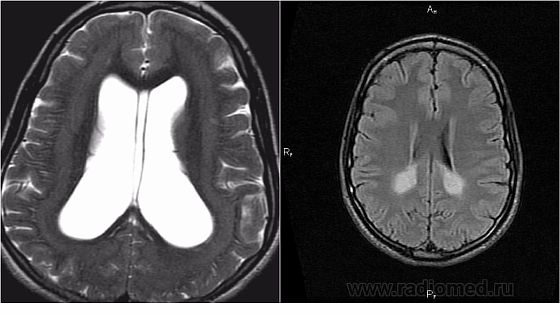
Лейкомаляция головного мозга в основном диагностируется при рождении в таких случаях:
- Недостаток кислорода еще в утробе матери.
- Родоразрешение произошло раньше поставленного срока,а именно между 26 и 34 неделей беременности.
- Оценка по шкале Апгар не более 5 баллов.
- Вес ребенка от 1,5 до 2 килограмм, у таких детей 30% вероятность развития болезни.
- Скачки гипертонии, сменяемой гипотонией.
- Вынужденная искусственная вентиляция легких.
- Дети, рожденные в зимний или весенний период.
- Перенесенная инфекция во время беременности или злоупотребление алкоголем, курением, наркотиками.
- Гестоз матери на поздних сроках беременности.
- Патологические роды.
Мальчики более подвержены лейкомаляции мозга.
Так основные факторы риска – это патология течения беременности или патология родовой деятельности. Поэтому состояние ребенка во многом зависит от квалифицированной врачебной помощи.
Развитие лейкомаляции

Заболевание бывает разных видов, но наиболее распространенное – это перивентрикулярная лейкомаляция, так как очаги повреждений белого вещества мозга находятся в его перивентрикулярной области. Размер данных очагов около 2 миллиметров. Находятся они в лобковых и теменных долях мозга с двух сторон и симметрично стенкам боковых желудочков.
В основном болезнь развивается в первые пару часов после рождения ребенка, однако под наблюдение следует находиться 10 дней. Недостаток поступления кислорода в мозг приводит к застою крови, образованию тромбов и отмиранию пораженных болезнью участков. Помимо этого может встречаться кровоизлияние в отмершие участки мозга или его желудочки.
Лейкомаляция может развиваться, а новые очаги повреждения будут появляться и разрастаться со временем. Бывают случаи отсутствия симптоматики заболевания в новорожденный период, а также летальный исход, вызванный перивентрикулярным отеком.
С наступлением месячного возраста, новорожденного отправляют на нейросонографию. На данном УЗИ выявляется динамика болезни и степень патологических изменений.
Мозг новорожденного
Длительное кислородное голодание может привести к отмиранию нейронов головного мозга. Так у новорожденных развивается некроз. На том месте, где ранее были нейроны, начинают образовываться кистозные соединения разной величины. После двух недель развития заболевания нервные ткани головного мозга атрофируются.
Степени повреждения мозга
Степень развития ПВЛ в зависимости от степени повреждения головного мозга:
Легкая степень. Болезнь развивается до 7 дней, и поддается лечению. При должном уходе, выполнении комплекса мер по стабилизации состояния новорожденного – можно минимизировать разницу в развитии между больным и здоровым ребенком.
Средняя степень. Патологические необратимые изменения проходят до 10 дней. К основному диагнозу начинают добавляться новые расстройства: повышенное внутричерепное давление, судороги конечностей, нарушения вегетативной нервной системы.
Тяжелая степень. Поражение большого количества белого вещества мозга, а также возможно впадение в кому. Исход данного заболевания не благоприятный в любом случае, и не зависимо от назначенного лечения.
Почти здоровые дети с диагнозом ПВЛ встречаются всего в четырех случаях из ста. Из-за лейкомаляции 9 из 10 детей страдают детским церебральным параличем, а около 6 детей имеют сходящееся косоглазие.
Симптоматика заболевания
Новорожденный, которому поставили диагноз перивентрикулярная лейкомаляция, имеет отличия от здоровых детей, а именно:
- Гипер или гиповозбудимость.
- Судороги конечностей.
- Тонус мышц новорожденного, вследствие чего повышенная плаксивость ребенка.
- Парализованные конечности.
- Тяжелое дыхание, затрудненное глотание.
- Косоглазие, в большинстве случаев сходящееся.
- Отставание в развитии от своих сверстников как психомоторно, так и физически.
- Импульсивность, плохая концентрация внимания на предмете или действии.
Младенцы, у которых диагностирована ПВЛ, отстают в развитии по всем показателям. Уже при средней степени болезни можно говорить о параличе конечностей или нарушении двигательной функции ребенка. Младенцев с таким заболеванием следует лечить в специализированных центрах, где назначается комплекс необходимых процедур.
Лечение заболевания
Изменения в головном мозгу, а именно отмирание белого вещества, к сожалению, не поддаются восстановлению. В большинстве случаев дети, с таким заболеванием, остаются инвалидами до конца жизни и не способны сами себя обслуживать.
Поэтому при опасности раннего родоразрешения необходимо как можно дольше поддерживать беременность. Если же ребенок все-таки родился недоношенным, следует внимательно следить за соотношением углекислого газа и кислорода в крови.
Четкого алгоритма лечения лейкомаляции не выработано, так что врачи назначают терапию, исходя из симптоматики:
- Медикаментозное лечение.
- Препараты для понижения внутричерепного давления.
- Препараты против судорог.
- Препараты, способствующие улучшению притока крови к мозгу.
- Лекарственные средства, назначаемы для уменьшения тонуса мышц.
- Препараты для успокоения нервной системы.
- Массаж и упражнения.
- Физиотерапия.
- Занятия для коррекции психомоторного развития, внимания, памяти.
Лечение лейкомаляции (перивентрикулярного отека) не сможет устранить врожденную или приобретенную патологию, а лишь является способом поддержания или улучшения жизни ребенка. Больного ребенка ставят на учет к невропатологу и неонатологу.
При тяжелой степени лейкомаляции ребенок подвержен заболеваниям: дцп, эпилептическим припадкам, интеллектуальной отсталости от сверстников или олигофрении.
Последствия заболевания
До начала прогрессирования болезни ребенок ничем не отличается от здорового. Однако после развивается детский церебральный паралич и все соответствующие данному заболеванию симптомы:

- Нарушение сознания.
- Нарушение глотания и дыхания.
- Повышение артериального давления.
- Ухудшение умственного развития и отставание от сверстников.
- Патологическая работа центральной нервной системы.
В зависимости от области поражения белого вещества и мозговой оболочки, у ребенка могут присутствовать часть или все перечисленные выше последствия.
Современная медицина способна вылечить человека практически от любого заболевания. Однако перивентрикулярная лейкомаляция не всегда поддается лечению. При тяжелой форме заболевания ребенок получает инвалидность до конца жизни, а родители должны будут поддерживать стабильное состояние здоровья.
Стоит помнить, что преждевременно родившийся ребенок – это не инвалид в 100% случаев. Множество факторов должны сойтись для того чтобы новорожденный получил такой диагноз. Главное своевременно проходить курсы медикаментозного лечения и физиотерапии.
Профилактика лейкомаляции
Для минимизации заболевания матери будущего ребенка следует придерживаться ряда правил:
- Здоровый образ жизни.
- Планирование беременности, т.е. отказ от вредных привычек минимум за полгода до беременности.
- Сбалансированный, обогащенный витаминами рацион питания беременной.
- Ограждение будущей матери от стресса.
- Четкое наблюдение врачей, своевременная постановка на учет, следование всем врачебным рекомендациям.
- Ограждение себя от вирусных и инфекционных заболеваний, в случае появления – своевременное обращение к врачу.
Будущей матери следует четко понимать последствия злоупотребления алкоголем или курением. Врачам же необходимо предупредить рождение недоношенного ребенка, проверять беременную на наличие каких-либо заболеваний, отклонений, патологий.